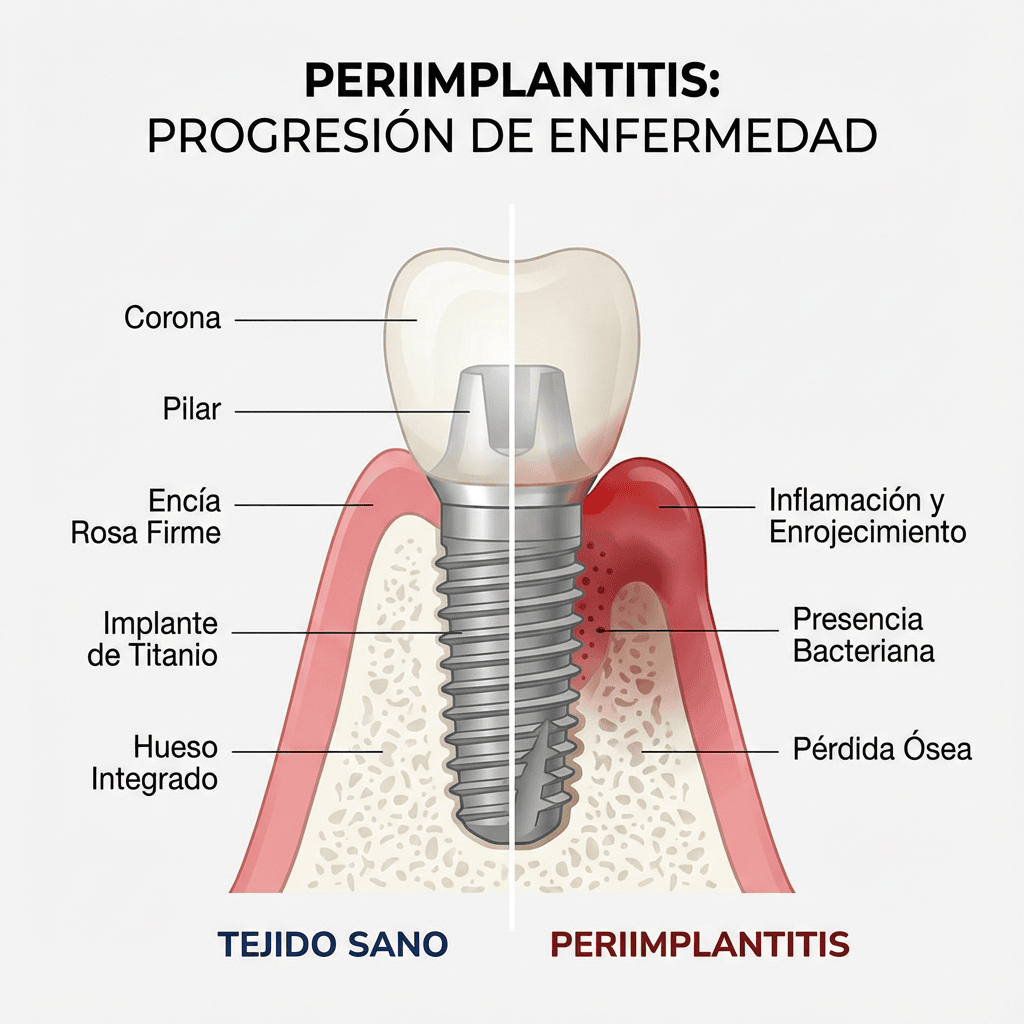
Los implantes dentales han cambiado la vida de muchísima gente: vuelves a masticar con seguridad, sonríes sin complejos y te olvidas del “ojo, que se me mueve la prótesis”. Pero, como todo tratamiento médico, no es magia: un implante necesita cuidado y seguimiento. Y aquí aparece una palabra que suena seria (porque lo es): periimplantitis.
La periimplantitis es una inflamación e infección de los tejidos que rodean un implante, y puede acabar provocando pérdida de hueso. Lo complicado es que, al principio, puede pasar desapercibida: no siempre duele, no siempre se nota a simple vista, y muchos pacientes la confunden con “una encía un poco irritada”. El problema es que, si se deja avanzar, puede comprometer la estabilidad del implante.
En Clínica Dental Pelegrina & Co, en Leganés, vemos con frecuencia casos de pacientes que llevan años con implantes y, de repente, empiezan con sangrado al cepillarse o con mal sabor en esa zona. La buena noticia es que detectada a tiempo, la periimplantitis se puede tratar y estabilizar. La mala es que, si se ignora durante meses, suele requerir tratamientos más complejos.
En este artículo te explicamos qué es exactamente la periimplantitis, cómo diferenciarla de otras situaciones más leves, qué pruebas se usan para diagnosticarla y cuáles son los tratamientos actuales (incluyendo enfoques mínimamente invasivos) para proteger tus implantes a largo plazo.
Qué es la periimplantitis y por qué aparece
De mucositis a periimplantitis: no es lo mismo, aunque empiece parecido
Para entender la periimplantitis conviene conocer dos conceptos que se suelen mezclar:
mucositis periimplantaria y periimplantitis.
Mucositis periimplantaria: la fase reversible
La mucositis es una inflamación de la encía alrededor del implante. Suele manifestarse con enrojecimiento, sangrado al cepillado o al pasar instrumentos de higiene, y cierta molestia localizada. La clave es que, en esta fase, normalmente no hay pérdida de hueso (o es mínima). Con un tratamiento adecuado y un cambio de hábitos, suele ser reversible.
Periimplantitis: cuando ya hay pérdida de hueso
La periimplantitis implica inflamación e infección, pero además se acompaña de
pérdida de hueso alrededor del implante. Es decir: el soporte del implante se ve afectado. En este punto, el objetivo clínico no es “que se vea menos rojo”, sino detener el avance, descontaminar la zona y, cuando sea posible, recuperar parte del soporte.
¿Por qué importa tanto diferenciarlo?
Porque la estrategia cambia. Si es mucositis, el foco suele ser higiene, control de placa y mantenimiento profesional. Si es periimplantitis, se necesita un plan más profundo: diagnóstico radiográfico, control de bolsas periimplantarias y, en casos seleccionados, tratamiento quirúrgico o regenerativo. Dicho claro: no es lo mismo una encía inflamada que un implante perdiendo hueso.
Señales tempranas que no conviene ignorar
- Sangrado al cepillarte alrededor del implante.
- Mal sabor recurrente o sensación de supuración.
- Inflamación persistente en la encía de esa zona.
- Dolor (a veces aparece, a veces no).
- Movilidad del implante (esto suele ser un signo tardío y serio).
Causas y factores de riesgo: cuando se juntan varias piezas del puzzle
La periimplantitis no suele aparecer por una sola razón. Lo habitual es que coincidan
varios factores: bacterias (biofilm), predisposición periodontal, mantenimiento insuficiente y, en algunos casos, particularidades de la prótesis o de la anatomía que dificultan la limpieza.
1) Biofilm bacteriano: el origen más frecuente
Igual que ocurre con la periodontitis, el problema suele arrancar con la acumulación de placa bacteriana. Si el biofilm se mantiene en el tiempo, el tejido se inflama y el organismo responde con una cascada inflamatoria que, en la periimplantitis, puede traducirse en pérdida de hueso.
2) Antecedentes de enfermedad periodontal
Los pacientes que han tenido periodontitis en el pasado suelen tener más riesgo de desarrollar problemas periimplantarios. No significa que no puedan llevar implantes con éxito, sino que requieren un mantenimiento más estrictamente planificado.
3) Higiene complicada por diseño protésico
Hay coronas sobre implantes que, por su forma o por el tipo de unión, generan zonas “trampa” donde se acumula placa: subcontornos, espacios difíciles o accesos interproximales imposibles. Si limpiar es difícil, mantener sano el implante también lo es. En estos casos, el tratamiento no es “cepíllate mejor” sin más: a veces hay que ajustar el diseño o enseñar higiene específica con herramientas adecuadas.
4) Tabaco y otros factores sistémicos
El tabaco se asocia con peor cicatrización y mayor riesgo de problemas periimplantarios. Además, condiciones sistémicas (como descompensaciones metabólicas) pueden influir en la respuesta del tejido. La evaluación clínica individual es fundamental para ajustar el plan de mantenimiento.
5) Exceso de cemento o restos subgingivales
En algunos casos, restos de cemento bajo la encía (cuando se usan restauraciones cementadas) actúan como un irritante constante, favoreciendo inflamación. Por eso, el control clínico y la elección de técnicas que minimicen ese riesgo son tan importantes.
6) Falta de mantenimiento profesional
Un implante no se “autolimpia”. Aunque en casa tengas buena higiene, hay zonas que necesitan control profesional periódico: revisión de sangrado, profundidad de sondaje, control radiográfico cuando procede y limpieza con instrumentos específicos para implantes. Sin ese mantenimiento, el riesgo sube.
Un punto que suele sorprender
Muchos pacientes cuidan muchísimo los dientes naturales, pero limpian menos el implante sin darse cuenta, porque lo perciben como “una pieza artificial”. Y justo al revés: el implante necesita una higiene meticulosa, porque no tiene el mismo tipo de inserción biológica que un diente natural. No es mejor ni peor, es diferente, y se cuida diferente.
Diagnóstico clínico: cómo se confirma de forma fiable
Diagnosticar periimplantitis no consiste en mirar y decir “está rojo”. Se necesitan datos:
exploración clínica, mediciones, evaluación de la higiene y, cuando procede, pruebas radiográficas.
En una clínica con criterio, la decisión se toma con información, no con suposiciones.
Exploración y sondaje periimplantario
Se evalúa el estado de la mucosa (color, consistencia, sangrado), se comprueba si hay supuración y se mide la profundidad alrededor del implante. Estas mediciones ayudan a identificar bolsas y controlar la evolución con el tiempo.
Radiografía o pruebas de imagen: ver el hueso es clave
La periimplantitis implica pérdida ósea, así que la imagen es una pieza central del diagnóstico.
Dependiendo del caso, se valora radiografía periapical, panorámica o pruebas más detalladas
para medir el nivel óseo alrededor del implante y comparar con registros previos.
Evaluación de la prótesis y accesibilidad para higiene
No se trata solo del implante: la forma de la corona, el perfil de emergencia y el acceso para hilo o cepillos interproximales influyen muchísimo. Un implante puede estar bien colocado, pero una prótesis con un contorno inadecuado puede dificultar la higiene y favorecer inflamación crónica.
Lista de comprobación clínica habitual
- ¿Hay sangrado al sondaje o al cepillado?
- ¿Hay supuración o mal olor localizado?
- ¿Se observan bolsas periimplantarias persistentes?
- ¿La radiografía muestra pérdida de hueso respecto a controles previos?
- ¿La prótesis permite higiene efectiva en casa?
Tratamientos actuales y prevención para mantener implantes sanos en Leganés
El tratamiento de la periimplantitis tiene un objetivo principal: detener la progresión
y estabilizar el implante. En ciertos casos, además, se intenta recuperar soporte óseo.
La elección del abordaje depende de la severidad, del tipo de defecto óseo, del acceso para descontaminar y de los factores de riesgo del paciente.
Tratamiento no quirúrgico: cuando todavía hay margen para estabilizar sin cirugía
En fases iniciales o en casos seleccionados, se puede empezar por un enfoque no quirúrgico:
reducción de biofilm, control de inflamación, refuerzo de higiene y mantenimiento profesional.
Es importante entender que, si hay pérdida ósea significativa, lo no quirúrgico puede no ser suficiente,
pero sigue siendo una base necesaria.
1) Limpieza profesional con instrumentos específicos para implantes
No se usan los mismos instrumentos que para dientes naturales en todos los casos.
La limpieza alrededor de implantes se realiza con sistemas diseñados para no dañar la superficie y
para acceder a zonas periimplantarias. El objetivo es eliminar placa y cálculo respetando el implante.
2) Descontaminación y control del biofilm
Se combinan protocolos de desinfección local con medidas de higiene domiciliaria adaptadas.
Dependiendo del caso, se pueden usar colutorios o geles específicos, siempre bajo indicación profesional.
El foco es reducir la carga bacteriana y minimizar la inflamación.
3) Ajuste de la higiene en casa: herramientas que sí funcionan
La mayoría de pacientes mejoran cuando se les enseña a limpiar un implante “como toca”:
con cepillos interproximales del tamaño adecuado, hilo específico para implantes o superfloss,
e incluso irrigación en casos concretos. La clave no es tener mil productos, sino usar los correctos
para tu anatomía y tu prótesis.
Lista breve de hábitos que suelen ayudar de verdad
- Interdental diario (no solo cepillado superficial).
- Revisión de sangrado: si sangra siempre en el mismo punto, hay que revisarlo.
- Evitar “cepillados agresivos” que lesionan encía: mejor técnica que fuerza.
- Control de hábitos de riesgo (tabaco, higiene irregular, acumulación de placa).
Tratamiento quirúrgico y regenerativo: cuando hay pérdida ósea y hace falta acceso real
Si existe una periimplantitis establecida con pérdida ósea relevante, muchas veces se requiere
tratamiento quirúrgico para acceder a la zona, descontaminar la superficie del implante de forma
controlada y, cuando el caso lo permite, realizar procedimientos regenerativos.
1) Cirugía de acceso: limpiar donde no se llega de otra manera
En algunos casos, se realiza una cirugía para levantar un colgajo y acceder a la superficie del implante.
Esto permite eliminar tejido inflamatorio, limpiar y descontaminar en profundidad y valorar el defecto óseo
con visibilidad directa. No se trata de “abrir por abrir”, sino de poder hacer un tratamiento eficaz.
2) Descontaminación del implante: precisión y protocolo
La descontaminación periimplantaria puede incluir diferentes métodos según la situación clínica.
El objetivo es reducir la carga bacteriana y dejar una superficie lo más favorable posible para la estabilización.
En clínicas con enfoque avanzado, se integran técnicas que buscan máxima eficacia con mínima agresión tisular.
3) Regeneración ósea periimplantaria: cuando el defecto lo permite
En ciertos defectos óseos, se pueden emplear técnicas regenerativas para intentar recuperar soporte:
biomateriales, membranas y protocolos de regeneración guiada. La indicación depende del tipo de defecto,
del control del biofilm y de la capacidad de mantener una buena higiene después.
No todos los casos son regenerables, y aquí es importante hablar con honestidad clínica: se planifica en función del pronóstico.
4) Modificación del diseño protésico: si la limpieza es imposible, el problema vuelve
Si la corona o el perfil de emergencia dificultan una higiene real, el tratamiento se queda cojo.
En algunos casos, tras estabilizar el tejido, se valora ajustar o rediseñar la prótesis para mejorar accesibilidad.
La lógica es simple: si el paciente no puede limpiar bien, el biofilm se reinstala y el riesgo reaparece.
5) ¿Se puede perder un implante por periimplantitis?
Sí, en casos avanzados donde hay pérdida ósea extensa y el implante pierde estabilidad, puede ser necesario retirarlo.
Dicho esto, muchos implantes se pueden estabilizar si se detecta el problema antes de llegar a ese punto.
La clave está en diagnóstico temprano y mantenimiento.
Prevención realista: cómo reducir el riesgo sin obsesionarse
Prevenir periimplantitis es, en gran parte, un juego de constancia. No hace falta vivir con miedo al implante,
pero sí tener claro que requiere un plan de mantenimiento igual que cualquier tratamiento a largo plazo.
La prevención combina higiene eficaz, revisiones periódicas y control de factores de riesgo.
Higiene alrededor del implante: lo que más influye
El error más común es creer que con cepillado normal basta. En la mayoría de implantes, especialmente en molares,
lo decisivo es la higiene interdental. Si no se limpia el espacio donde se acumula placa, la inflamación tiene el camino hecho.
Revisiones de mantenimiento: seguimiento clínico y control de cambios
En un mantenimiento bien planteado se evalúa sangrado, profundidad, estabilidad, higiene y, cuando corresponde,
se hacen controles radiográficos para comparar evolución. En Clínica Dental Pelegrina & Co (Leganés),
el mantenimiento se adapta al riesgo: no es lo mismo un paciente con historial periodontal que uno sin antecedentes.
Señales que justifican revisión temprana
- Sangrado persistente al cepillado alrededor del implante.
- Encía inflamada que no mejora pese a higiene.
- Supuración, mal olor localizado o mal sabor recurrente.
- Sensación de presión al masticar en esa zona.
- Cambios en la forma de la encía (retracción o “bolsita”).
Un criterio útil para no “dejarlo pasar”
Si algo alrededor del implante te preocupa durante más de 10–14 días (sangrado, inflamación, mal sabor),
y no mejora con higiene cuidadosa, lo sensato es revisarlo. No por alarmismo, sino porque las periimplantitis
avanzan mejor cuando se actúa pronto, antes de que el hueso pague el precio.
Preguntas frecuentes que conviene responder bien
¿La periimplantitis duele? A veces sí, a veces no. La ausencia de dolor no descarta el problema.
¿Si sangra al cepillar es periimplantitis? No necesariamente, puede ser mucositis. La diferencia la marca, entre otras cosas, la pérdida ósea y el diagnóstico clínico.
¿Se puede curar del todo? El objetivo es estabilizar y controlar. En algunos casos se mejora mucho el estado del tejido; en otros se detiene el avance y se mantiene con revisiones y mantenimiento.
¿El implante “se cae” de repente? No suele ocurrir de un día para otro. Normalmente hay señales previas. Por eso el seguimiento es tan importante.
Por qué el enfoque profesional marca la diferencia
La periimplantitis no se resuelve solo con un enjuague o con “cepillar más fuerte”.
Requiere diagnóstico, control de biofilm, evaluación protésica y un plan adaptado a la severidad.
En una clínica con experiencia, el tratamiento se orienta a resultados sostenibles: estabilización real,
higiene viable en casa y mantenimiento planificado.
Si llevas implantes y has notado cambios (sangrado, inflamación, mal sabor o molestias), lo más inteligente
es revisarlo con criterios clínicos claros. Un implante bien mantenido puede durar muchos años; un implante
con inflamación crónica alrededor, no. Y esa diferencia suele depender de una cosa: detectar y actuar a tiempo.