¿Qué es la periimplantitis y en qué se diferencia de la mucositis periimplantaria?
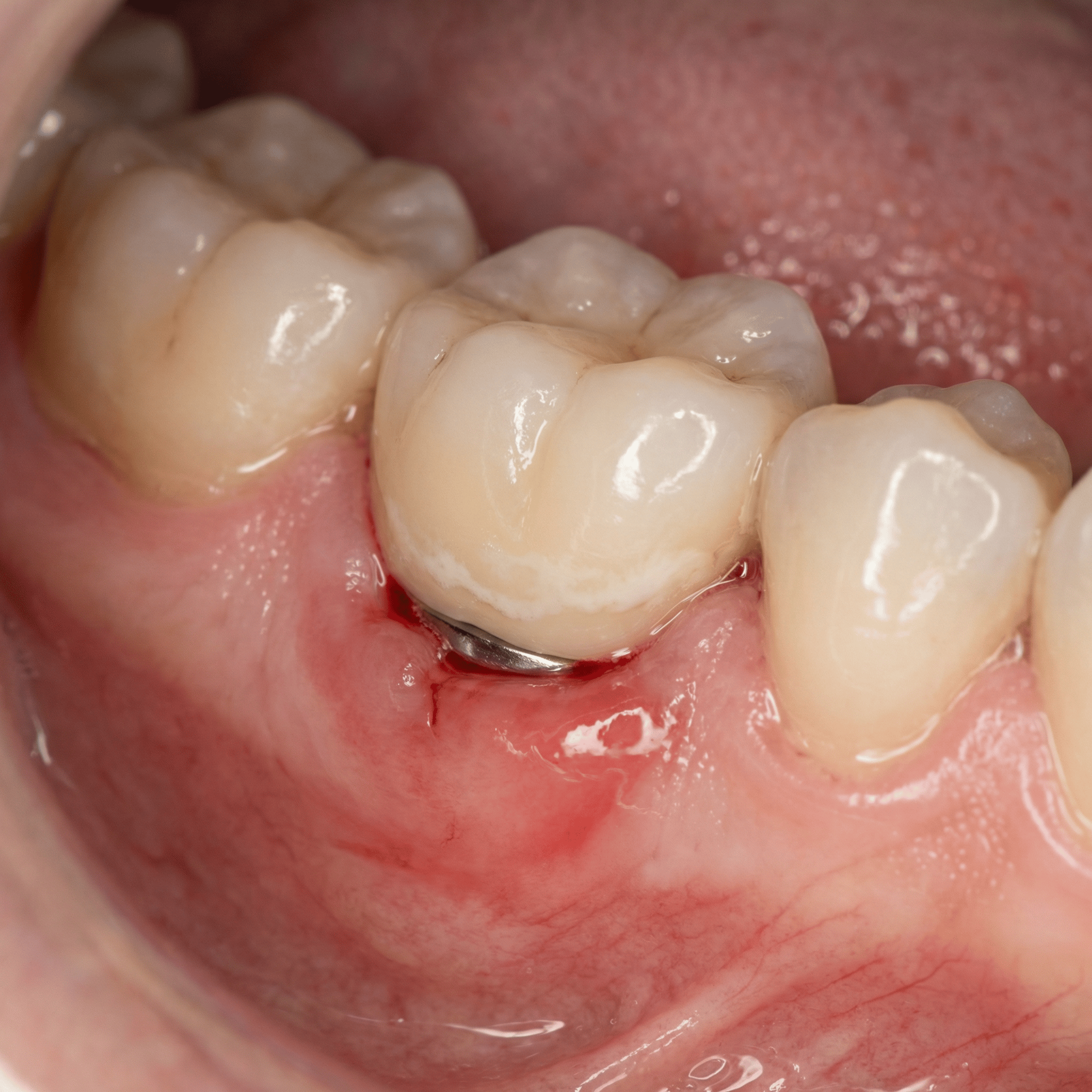
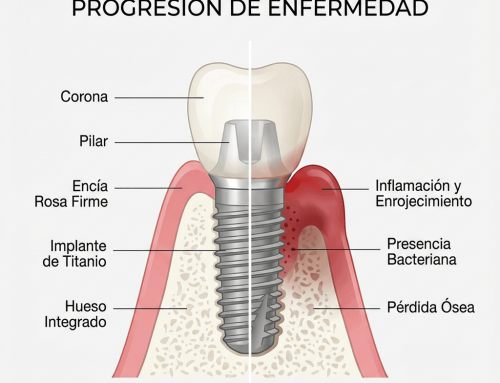
La periimplantitis es una inflamación e infección de los tejidos que rodean un implante dental, acompañada de pérdida de hueso alrededor del implante. Ese detalle del hueso es el que marca la diferencia importante: cuando hay pérdida ósea, la estabilidad a medio-largo plazo se complica.
Antes de llegar a periimplantitis, suele aparecer una etapa previa llamada mucositis periimplantaria. Es similar a una gingivitis alrededor de un diente natural: hay inflamación y puede haber sangrado, pero todavía no hay pérdida de hueso. Esta fase, bien tratada, es reversible. Dicho de otra forma: si pillas la mucositis a tiempo, puedes evitar que se convierta en periimplantitis.
El “triángulo” que suele estar detrás del problema
En la mayoría de los casos, la periimplantitis aparece por una combinación de tres factores que se retroalimentan:
- Bacterias y biofilm acumulados alrededor del implante.
- Encía inflamada que sangra y deja pasar más carga bacteriana.
- Pérdida ósea progresiva que crea zonas más difíciles de limpiar.
¿Puede pasarle a cualquiera con implantes?
Puede ocurrir en cualquier persona, sí, pero no con la misma probabilidad. Hay pacientes con implantes durante décadas sin problemas, y otros que desarrollan inflamación recurrente. La diferencia suele estar en los factores de riesgo (que veremos más abajo) y en el mantenimiento: un implante no se “cuida solo”.
Señales y síntomas: ¿Cómo saber si un implante está empezando a fallar?
La periimplantitis puede ser traicionera porque, al principio, no siempre duele. Mucha gente lo descubre en una revisión o cuando el sangrado ya es constante. Por eso conviene conocer las señales típicas y no normalizarlas.
Señales tempranas (las que conviene no ignorar)
- Sangrado al cepillarte alrededor del implante o al usar cepillos interdentales.
- Encía roja, hinchada o brillante en esa zona.
- Mal sabor de boca localizado o sensación de “supuración” leve.
- Molestia al masticar en alimentos duros, sin un dolor claro.
- Halitosis que aparece aunque tu higiene general sea buena.
Señales avanzadas (cuando el problema ya va en serio)
- Supuración (sale pus) al presionar la encía.
- Retracción de la encía con exposición de zonas del implante o de la corona.
- Movilidad (si el implante se mueve, es una señal de alarma mayor).
- Dolor más constante y dificultad para masticar con normalidad.
Una pista clave: si sangra “siempre”, no es normal
Es fácil caer en el “bah, me sangra un poco y ya está”. Pero alrededor de un implante, el sangrado persistente suele indicar inflamación activa. Y la inflamación, si se cronifica, es el camino más corto hacia la pérdida de hueso.
¿Puede doler un implante por otras razones?
Sí. Un implante puede dar molestias por una sobrecarga oclusal (muerdes “más fuerte” ahí), por un problema en la corona, por apretar los dientes (bruxismo), o por un ajuste deficiente. Pero lo que se busca siempre es descartar inflamación e infección cuanto antes, porque esa sí es la que compromete el hueso.
¿Por qué aparece la periimplantitis? Causas reales que vemos en clínica
Para entender por qué aparece, hay que mirar más allá del “me cepillo”. En la práctica, la periimplantitis suele estar relacionada con una mezcla de higiene, anatomía, hábitos, enfermedades previas y diseño protésico (cómo está hecha la prótesis del implante).
1) Biofilm: placa bacteriana en el lugar menos agradecido
Las bacterias forman una película pegajosa (biofilm) que se adhiere a superficies. En un implante, si hay zonas de difícil acceso, el biofilm se instala y se organiza. Si además hay sangrado, inflamación y bolsas periimplantarias, el entorno se vuelve ideal para que la infección avance.
2) Antecedentes de periodontitis
Quien ha tenido periodontitis (enfermedad de las encías) tiene más riesgo de periimplantitis. No significa que no pueda ponerse implantes, ni mucho menos, pero sí que necesita un control más fino: revisiones periódicas, higiene profesional y vigilancia de bolsas y sangrado.
3) Tabaco: el clásico que no falla
Fumar reduce el riego sanguíneo de la encía y altera la respuesta inmunitaria. Resultado: la encía “avisa menos” (a veces sangra menos, engañando) y el hueso es más vulnerable. Si hay algo que se repite en implantes complicados, es el tabaco.
4) Diabetes mal controlada
La diabetes, especialmente si no está bien controlada, se asocia a mayor inflamación, peor cicatrización y más riesgo de infecciones. Esto no es para asustar: con buen control médico y un mantenimiento dental constante, el pronóstico mejora muchísimo.
5) Diseño de la corona y accesibilidad a la limpieza
Hay coronas sobre implantes que quedan tan “cerradas” o con formas que hacen imposible limpiar bien. Si no se puede pasar un cepillo interdental o si el hilo específico no entra, se acumula biofilm… y el problema se cocina a fuego lento.
Ejemplos típicos de diseño que complica la higiene
- Espacios interdentales demasiado estrechos para el cepillo.
- Perfiles de emergencia “abultados” que retienen placa.
- Contornos que comprimen encía y generan inflamación.
6) Bruxismo y sobrecarga
Cuando aprietas o rechinas, el implante recibe fuerzas repetitivas. Esto puede generar microtraumas y favorecer la inflamación del tejido periimplantario. En pacientes bruxistas, el uso de férula de descarga suele ser un punto clave del plan de prevención.
¿Y si el implante “está bien puesto” pero igual hay periimplantitis?
Puede pasar. Aunque la cirugía y la osteointegración hayan sido correctas, la periimplantitis puede aparecer por factores posteriores: higiene insuficiente, cambios en la encía, tabaquismo, periodontitis previa o una prótesis que con el tiempo deja de ser fácil de limpiar.
Un matiz importante
No se trata de buscar culpables, sino de identificar qué está alimentando el problema. Con eso claro, el tratamiento se vuelve mucho más predecible.
Diagnóstico: ¿Cómo se confirma la periimplantitis?
Diagnosticar periimplantitis no es “mirar y ya”. Se evalúan signos clínicos y se confirma con pruebas que indiquen si hay pérdida de hueso. En consulta, lo habitual es combinar exploración, sondaje, radiografías y evaluación de la prótesis.
Exploración clínica y sondaje periimplantario
Se mide la profundidad alrededor del implante con una sonda (de forma cuidadosa). Lo importante no es solo el número, sino si hay sangrado al sondaje, supuración y cambios en el contorno de la encía.
Radiografía y comparación en el tiempo
La radiografía permite valorar el nivel óseo alrededor del implante. Un punto clave es comparar con radiografías previas: la evolución cuenta mucho. A veces el paciente se siente bien, pero el hueso ha empezado a bajar.
Qué se suele revisar en la prótesis
- Si hay zonas donde se retiene placa por diseño.
- Si existen microfiltraciones o espacios que favorezcan inflamación.
- Si la mordida está equilibrada o hay sobrecarga.
¿Se puede diagnosticar solo por sangrado?
El sangrado persistente sugiere inflamación (mucositis o periimplantitis), pero para confirmar periimplantitis se necesita evidencia de pérdida ósea. Por eso, las radiografías y el seguimiento son tan relevantes.
Tratamiento de la periimplantitis: qué opciones existen y cuándo se usan
El tratamiento se adapta al caso. No es lo mismo una mucositis sin pérdida de hueso que una periimplantitis con bolsas profundas y defectos óseos. El objetivo es claro: descontaminar, reducir inflamación y, cuando se puede, estabilizar o regenerar hueso.
1) Tratamiento no quirúrgico (cuando aún estamos a tiempo)
En fases iniciales o moderadas, se suele empezar por tratamiento no quirúrgico: limpieza profesional específica alrededor del implante, eliminación de biofilm y control de factores de riesgo.
Qué incluye normalmente
- Instrumentación específica para implantes (para no dañar superficies).
- Descontaminación y desinfección periimplantaria.
- Refuerzo de higiene con instrucciones personalizadas (sin “recetas genéricas”).
- Revisión del acceso a la limpieza: a veces hay que ajustar la prótesis.
2) Terapias antimicrobianas y control de infección
En determinados casos, se complementa con antisépticos o medicación según criterio profesional. La idea no es “dar antibiótico por dar”, sino usarlo cuando el patrón clínico lo justifica y siempre dentro de un plan integral.
3) Tratamiento quirúrgico (cuando hay bolsas profundas o pérdida ósea importante)
Cuando la periimplantitis está avanzada, puede requerir cirugía para acceder a la zona, limpiar en profundidad y tratar el defecto óseo. La cirugía permite ver el problema “de verdad” y actuar con más precisión.
Cirugía resectiva
Se busca reducir bolsas, remodelar tejidos y facilitar la higiene futura. Es útil cuando la anatomía del defecto no es favorable para regenerar.
Cirugía regenerativa
En casos seleccionados, se aplican técnicas regenerativas para intentar recuperar parte del hueso perdido mediante biomateriales y membranas. No siempre es posible, pero cuando el defecto óseo es adecuado, puede mejorar la estabilidad.
4) Ajuste o rediseño de la prótesis
Si la corona o el puente dificulta la higiene, el tratamiento no será estable si no se corrige. A veces lo más “inteligente” es rehacer o modificar la prótesis para que el paciente pueda limpiar bien cada día sin pelearse con el espejo.
¿Se puede salvar un implante con periimplantitis?
En muchos casos, sí. Especialmente cuando se detecta pronto y el paciente se compromete con mantenimiento. Cuando hay movilidad del implante o pérdida ósea severa generalizada, el pronóstico empeora. Por eso insistimos: no esperes a que duela.
Prevención: lo que realmente funciona para no llegar a la periimplantitis
Si te quedas con una idea, que sea esta: un implante requiere mantenimiento igual que un diente (o más). La prevención es una mezcla de higiene correcta, revisiones, control de hábitos y diseño protésico “limpiable”.
Higiene diaria: no es solo cepillo y ya
La mayoría de problemas alrededor de implantes se disparan en zonas interproximales (entre dientes) y debajo del contorno de la corona. Por eso, además del cepillado, suelen ser necesarios cepillos interdentales, sedas específicas o irrigadores (según caso).
Checklist práctico de prevención (sin dramas)
- Cepillado dos o tres veces al día, sin apretar como si fuera una sartén.
- Interdental a diario (cepillos o hilo específico para implantes).
- Revisión periódica con control de sangrado, bolsas y radiografías cuando toque.
- Control del tabaco (si fumas, el riesgo sube; si lo reduces o lo dejas, el pronóstico mejora).
- Férula si hay bruxismo o sobrecarga.
Mantenimiento profesional: el “ITV” del implante
En clínica se realiza una limpieza específica para implantes, se evalúa el estado de la encía y se detectan cambios antes de que se vuelvan un problema serio. En Leganés, este tipo de mantenimiento es especialmente importante si has tenido periodontitis, fumas o llevas prótesis complejas sobre implantes.
¿Cada cuánto conviene revisarlo?
Depende del riesgo del paciente. Hay personas que con controles semestrales van perfectas, y otras que necesitan controles más frecuentes. Lo importante es que el plan sea personalizado, no “uno para todos”.
Periimplantitis en Leganés: por qué el diagnóstico temprano cambia el pronóstico
La periimplantitis no es un “me ha salido de repente”. Normalmente da señales antes: sangrado, inflamación, dificultad para limpiar, mal olor… y luego empieza la pérdida de hueso. Por eso, en una clínica dental en Leganés con enfoque preventivo, el objetivo es detectar mucositis y controlar factores de riesgo antes de que el problema escale.
Si llevas implantes, lo ideal es que tu seguimiento incluya revisión de encía, sondaje cuidadoso, control radiográfico cuando sea necesario y, sobre todo, una estrategia de higiene adaptada a tu caso real (tipo de prótesis, accesos, destreza manual, etc.).