Hay molestias dentales que no hacen ruido al principio, pero te van complicando el día a día hasta que masticar se convierte en una pequeña tortura. Una de las más traicioneras es el síndrome del diente fisurado, un problema real, bastante más frecuente de lo que parece, y que muchas veces pasa desapercibido porque no siempre se ve a simple vista ni en una radiografía convencional. Si vives en Leganés o en cualquier zona cercana de Madrid y notas un dolor raro al morder, al soltar la mordida o al tomar frío, este artículo te interesa de verdad.
No estamos hablando de una caries típica ni de un empaste que “se ha caído”. El diente fisurado puede dar señales muy confusas: a ratos molesta, a ratos parece que desaparece, y justo por eso tanta gente lo deja pasar. El problema es que, si no se detecta a tiempo, la fisura puede avanzar, afectar a la pulpa dental y terminar en tratamientos mucho más complejos. Vamos a ver, con calma y sin rodeos, cómo reconocerlo, por qué ocurre, qué opciones hay para tratarlo y cuándo conviene acudir a una clínica dental en Leganés para valorar el caso antes de que vaya a más.
¿Qué es exactamente el síndrome del diente fisurado?
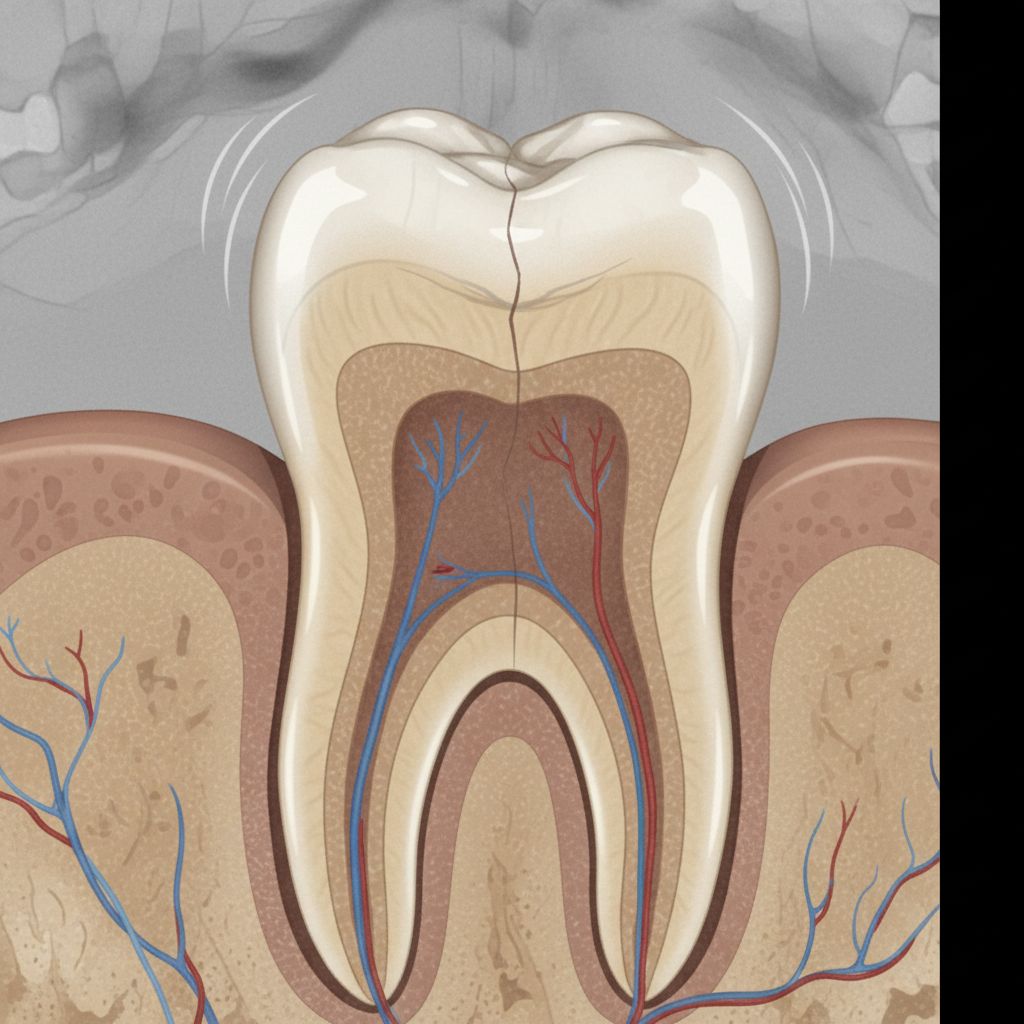
El síndrome del diente fisurado aparece cuando el diente presenta una grieta o microfractura que no siempre llega a partirlo por completo, pero sí provoca dolor y sensibilidad al masticar. La fisura puede afectar al esmalte, a la dentina y, en los casos más delicados, acercarse a la cámara pulpar. Lo complicado es que no siempre se comporta igual: hay fisuras pequeñas que causan molestias intensas y otras más amplias que pasan casi en silencio durante semanas.
En consulta, este cuadro suele dar guerra porque el paciente describe un dolor muy concreto: “me duele al morder algo duro”, “me molesta cuando suelto la presión”, “con el café frío se me dispara”, o incluso “es como un pinchazo que va y viene”. Ese patrón no es casual. Suele indicar que alguna estructura interna del diente está sufriendo cada vez que la pieza recibe carga.
¿Qué dientes se fisuran con más frecuencia?
Aunque cualquier diente puede fisurarse, hay piezas que lo sufren más por su función y por la presión que soportan. En la práctica, los más afectados suelen ser los molares y premolares, sobre todo los que ya tienen grandes restauraciones, endodoncias previas o empastes amplios. También puede aparecer en dientes sometidos a bruxismo o a mordidas descompensadas.
Factores que aumentan el riesgo
- Empastes grandes que debilitan la estructura dental.
- Bruxismo o apretamiento nocturno.
- Traumatismos antiguos, aunque sean leves.
- Cambios bruscos de temperatura en dientes ya debilitados.
- Hábitos como morder hielo, huesos o caramelos duros.
- Tratamientos endodónticos previos, que pueden dejar el diente más frágil.
¿Por qué un diente con endodoncia puede fisurarse más?
Porque, aunque el tratamiento de conductos elimina el nervio y resuelve la infección, la pieza puede quedar más vulnerable si ha perdido mucha estructura. No es que la endodoncia “rompa” el diente; lo que ocurre es que el diente ya venía debilitado por caries, restauraciones extensas o desgaste. Por eso, en algunos casos, la protección con una corona o una rehabilitación adecuada es clave para evitar problemas posteriores.
¿Cómo saber si el dolor viene de una fisura y no de otra cosa?
Esta es la gran pregunta, porque el síndrome del diente fisurado se confunde con facilidad con otras patologías. Puede parecer una caries profunda, una pulpitis, una sensibilidad dental, un problema periodontal o incluso una molestia de la articulación temporomandibular. La clave está en el patrón del dolor y en la exploración clínica.
Señales que hacen sospechar un diente fisurado
Hay síntomas que, juntos, levantan bastante la ceja al odontólogo:
- Dolor al morder, especialmente con alimentos duros.
- Molestia al soltar la mordida, más que al apretar.
- Sensibilidad al frío que aparece de forma puntual.
- Dolor intermitente, difícil de localizar con exactitud.
- Molestias que no encajan del todo con una caries visible.
- Antecedente de empastes grandes o bruxismo.
¿Puede doler y luego dejar de doler?
Sí, y eso despista muchísimo. La fisura puede abrirse y cerrarse ligeramente con la mordida. Cuando el diente se comprime, la grieta cambia de posición y produce dolor; cuando el estímulo desaparece, parece que todo se calma. Ese comportamiento intermitente hace que muchos pacientes piensen que “ya se ha pasado solo”, pero en realidad el problema puede seguir ahí, escondido.
¿Una radiografía normal descarta el problema?
No necesariamente. Y aquí está uno de los puntos más delicados. Las fisuras finas suelen ser invisibles en una radiografía convencional, sobre todo si no hay separación de fragmentos ni lesión ósea asociada. Por eso el diagnóstico no se basa solo en una imagen: hace falta explorar, preguntar bien, revisar la mordida y, en ocasiones, usar pruebas complementarias.
Pruebas útiles en el diagnóstico
Dependiendo del caso, se puede recurrir a varias herramientas: transiluminación, pruebas de mordida, tinciones, sondaje periodontal localizado, exploración con aumento, test de frío, estudio oclusal y, en casos concretos, TAC dental. No siempre hace falta todo, claro, pero cuanto antes se identifique la fisura, más opciones reales habrá de conservar el diente.
¿Por qué aparece una fisura dental y qué tiene que ver con el estilo de vida?
La aparición de una fisura no suele ser fruto de una sola causa. Lo más habitual es que se junten varios factores: un diente debilitado, una carga excesiva y, a veces, un hábito cotidiano que parece inocente. Es decir, no siempre hay un “golpe” claro detrás. Muchas fisuras nacen poco a poco, casi en silencio.
Hábitos cotidianos que castigan los dientes
Hay costumbres muy comunes que, sin darnos cuenta, van sumando tensión sobre la dentadura:
- Morder bolígrafos o tapas.
- Abrir envases con los dientes.
- Partir frutos secos o caramelos duros.
- Rechinar o apretar los dientes por estrés.
- Usar los dientes como “herramienta”.
En una ciudad como Leganés, donde el ritmo de vida va a mil y mucha gente llega a consulta con el desgaste de años de estrés, no es raro encontrar pacientes que aprietan la mandíbula sin darse cuenta. Y sí, eso también puede acabar reflejándose en forma de fisuras.
El papel del bruxismo en las fisuras dentales
El bruxismo no solo desgasta el esmalte. También genera microfracturas repetidas, sobre todo en piezas posteriores. Cuando una muela recibe fuerzas intensas durante mucho tiempo, el tejido dental puede empezar a agrietarse, igual que ocurre con materiales sometidos a fatiga. No hace falta un único golpe fuerte: basta con pequeñas cargas repetidas para que aparezca el problema.
¿El estrés puede empeorarlo?
Desde luego. El estrés no fisura el diente por sí solo, pero sí favorece el apretamiento, el bruxismo y la tensión muscular. Y, claro, si a eso le sumas un empaste grande o una pieza debilitada, el cóctel está servido.
¿Las fisuras siempre terminan en extracción?
No, ni mucho menos. De hecho, muchos dientes fisurados pueden estabilizarse y conservarse si se detectan pronto y se actúa con criterio. La extracción suele reservarse para fisuras verticales profundas o para dientes con un daño estructural tan avanzado que ya no ofrecen un buen pronóstico. Por eso es tan importante no esperar a que el dolor sea insoportable.
¿Qué tratamientos existen para un diente fisurado?
El tratamiento depende de la profundidad de la fisura, de la localización, de si hay afectación pulpar y de cuánto diente queda sano alrededor. No hay una solución única, porque no todos los casos son iguales. Lo que sí está claro es que cuanto antes se actúe, más conservador puede ser el abordaje.
Opciones terapéuticas más habituales
- Reajuste oclusal, si el problema está relacionado con la mordida y la fisura es leve.
- Reconstrucción dental para reforzar una pieza debilitada.
- Corona dental cuando hace falta envolver el diente y protegerlo de nuevas cargas.
- Endodoncia, si la fisura ha provocado inflamación o infección pulpar.
- Extracción, en los casos en que el diente no sea recuperable.
¿Cuándo basta con una reconstrucción?
Cuando la fisura es superficial o moderada, no hay síntomas de afectación del nervio y la estructura restante permite restaurar el diente con seguridad. Aun así, hay que estudiar cada caso con lupa. Un diente puede parecer sano por fuera y esconder una fisura más seria por dentro.
¿Cuándo se necesita una corona?
La corona suele ser muy útil cuando el diente está debilitado por una gran obturación, por desgaste o por una fisura que compromete su resistencia. Funciona como una “funda” que distribuye mejor las fuerzas de masticación y reduce el riesgo de que la grieta avance.
¿Y si el nervio ya está afectado?
Entonces puede ser necesaria una endodoncia para eliminar el dolor y la infección, siempre que el diente siga teniendo un pronóstico razonable. Después, muchas veces se recomienda reforzarlo con una restauración más protectora. Lo importante es no dejar pasar el tiempo, porque una fisura que afecta a la pulpa suele volverse más complicada de manejar.
¿Qué puede pasar si no se trata a tiempo?
Dejar una fisura dental sin atender no suele acabar bien. Al principio puede ser solo una molestia puntual, pero con el tiempo la grieta puede avanzar, la pulpa inflamarse y aparecer una infección. Además, el dolor puede volverse más frecuente y la masticación más incómoda, lo que hace que el paciente empiece a evitar ese lado de la boca.
Complicaciones más comunes
- Dolor persistente al masticar.
- Inflamación del nervio o pulpitis.
- Infección dental en fases avanzadas.
- Fractura completa de la pieza.
- Necesidad de extracción si el diente ya no se puede salvar.
¿Puede confundirse con una infección?
Sí, y bastante. Una fisura puede facilitar la entrada de bacterias y terminar generando una infección localizada. Por eso, si un diente “molesta raro”, no conviene asumir que es una simple sensibilidad pasajera. A veces el problema está avanzando por debajo de la superficie.
¿Qué señales obligan a consultar cuanto antes?
Si notas hinchazón, dolor espontáneo, sensibilidad intensa que dura después del frío, dificultad para masticar o un punto concreto que te da guerra cada vez que muerdes, lo sensato es valorarlo pronto. En odontología, el tiempo importa muchísimo cuando hay una estructura dental comprometida.
¿Cómo se puede prevenir una fisura dental en pacientes de Leganés?
La prevención no es ninguna receta mágica, pero ayuda un montón. Y lo bueno es que muchas medidas son sencillas: cuidar los hábitos, revisar la mordida, controlar el bruxismo y no dejar empastes antiguos sin seguimiento. La boca avisa, aunque a veces lo haga en voz baja.
Medidas prácticas para reducir el riesgo
- Evita morder objetos duros o abrir cosas con los dientes.
- Si aprietas por la noche, valora una férula de descarga.
- Revisa empastes grandes o piezas endodonciadas.
- No ignores molestias al morder, aunque sean intermitentes.
- Acude a revisiones periódicas para detectar desgaste o grietas tempranas.
¿La férula de descarga sirve para algo en estos casos?
Sí, mucho. Cuando hay bruxismo o apretamiento, la férula ayuda a repartir fuerzas y a proteger los dientes de microtraumatismos repetidos. No arregla una fisura ya existente, claro, pero puede evitar que empeore y además reduce la sobrecarga nocturna.
¿Y la dieta influye?
Más de lo que parece. Los alimentos muy duros, los cambios bruscos de temperatura y el consumo frecuente de productos azucarados o ácidos pueden complicar la salud dental en general. No es solo una cuestión de caries: un diente debilitado por desmineralización o desgaste también es más vulnerable a fisurarse.
Pequeño detalle que mucha gente pasa por alto
Si un diente ya tiene una restauración grande, no conviene “probar suerte” con alimentos especialmente duros. A veces, el problema no empieza con un gran accidente, sino con ese gesto repetido de morder siempre por el mismo lado.
¿Por qué es importante valorar un diente fisurado en una clínica dental de Leganés?
Porque el diagnóstico precoz cambia por completo el pronóstico. En una clínica dental en Leganés con experiencia en odontología conservadora, endodoncia, rehabilitación y diagnóstico de dolor dental, se puede estudiar si la pieza tiene solución o si necesita otro tipo de abordaje. No todos los dolores al morder son iguales, y tampoco todas las fisuras requieren el mismo tratamiento.
Además, cuando el paciente vive cerca de la clínica, es más fácil hacer seguimiento, comprobar la evolución y ajustar el tratamiento si hace falta. En problemas como este, esa continuidad marca la diferencia. Un diente fisurado no siempre grita; a veces susurra. Y escuchar ese aviso a tiempo puede salvar la pieza.
Preguntas frecuentes sobre el síndrome del diente fisurado
¿El diente fisurado se ve a simple vista?
No siempre. Muchas fisuras son microscópicas o quedan ocultas entre restauraciones, por lo que pueden no apreciarse en una revisión rápida.
¿Puede un diente fisurado no doler?
Sí. Hay fisuras que no dan síntomas al principio, especialmente si son pequeñas o si la carga masticatoria no las activa mucho.
¿Se puede comer normal con un diente fisurado?
Depende del caso, pero no es buena idea forzarlo. Si al morder notas dolor, conviene evitar alimentos duros y no seguir castigando la pieza hasta que se valore.
¿Una fisura dental es lo mismo que una fractura?
No exactamente. La fisura es una grieta; la fractura implica una rotura más definida. A veces ambas cosas forman parte del mismo proceso, pero clínicamente no son idénticas.
¿Puede aparecer después de un empaste grande?
Sí, sobre todo si el diente ya estaba muy debilitado o si recibe mucha carga al masticar. Por eso es importante revisar el estado de las piezas restauradas con regularidad.