En este artículo te explico, con claridad y sin cuentos, qué es una fisura dental, por qué duele al morder, cómo se diferencia de una caries o de una sensibilidad “normal”, qué pruebas se utilizan para diagnosticarla y qué tratamientos existen hoy en día para salvar el diente (cuando se puede) y evitar que la fisura vaya a más. Además, aterrizamos todo al terreno práctico: qué señales deben ponerte en alerta y qué hábitos conviene ajustar si vives en Leganés y quieres cuidar tu boca sin sustos.
¿Qué es el síndrome del diente fisurado?
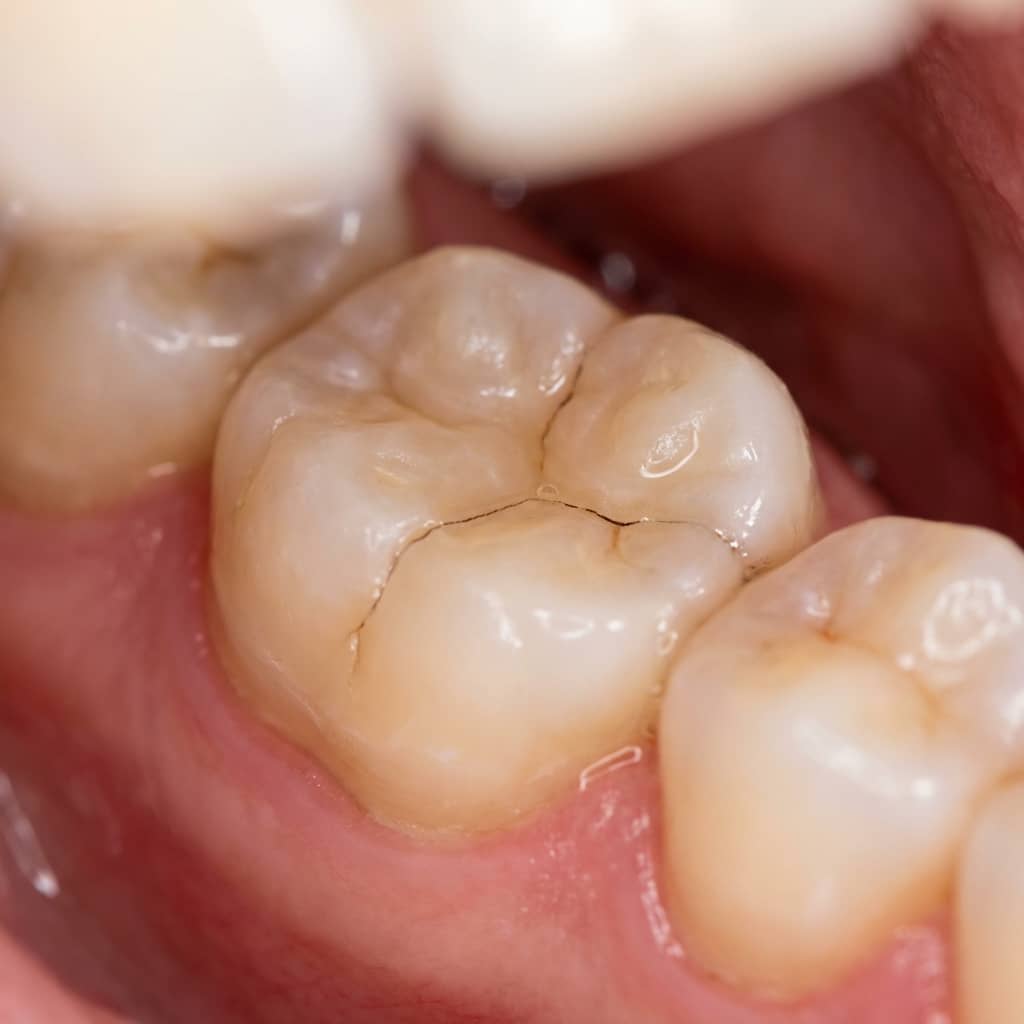
El síndrome del diente fisurado describe una situación en la que existe una grieta o fisura en el diente (habitualmente en un molar o premolar) que provoca síntomas, sobre todo dolor al morder o al liberar la mordida. Es importante entender que no todas las fisuras son iguales: algunas son superficiales y estables, y otras se comportan como una “cremallera” que se abre y se cierra con la presión, irritando el nervio.
La palabra clave aquí es micro. Muchas fisuras son tan finas que no se ven sin aumento o sin una exploración específica. Por eso, el paciente suele llegar con frases tipo: “Me duele cuando muerdo, pero no sé cuál diente es”, o “Me da un latigazo y se me pasa”. Ese patrón es muy típico.
Fisura, grieta y fractura: no es lo mismo
En consulta, solemos clasificar el problema según el grado de afectación:
- Microfisuras del esmalte: pequeñas líneas superficiales, a menudo sin síntomas.
- Fisura con síntomas: la grieta empieza a afectar a dentina y genera dolor al morder o sensibilidad.
- Fractura cuspídea: se rompe una cúspide (una “punta” del molar), a veces tras meses de fisura previa.
- Fisura profunda con afectación pulpar: el nervio se inflama o se infecta; puede requerir endodoncia.
- Fractura vertical de raíz: el escenario más complicado; suele tener peor pronóstico.
¿Por qué este problema se confunde tanto?
Porque el diente puede tener un aspecto “normal”, el dolor no siempre es constante, y la fisura no siempre aparece en una radiografía convencional. Además, se parece a otras cosas: caries, hipersensibilidad, problemas de encía, dolor referido… Vamos, un cóctel perfecto para que el paciente se raye.
¿Por qué duele un diente fisurado al morder?
El dolor del diente fisurado tiene un mecanismo bastante lógico. Cuando muerdes, las paredes del diente se separan mínimamente en la zona de la fisura. Al soltar la mordida, vuelven a su sitio. Ese movimiento microscópico puede irritar la dentina (que tiene túbulos conectados con el nervio) o inflamar la pulpa.
Por eso es tan típico que el dolor aparezca:
- Al morder algo duro o pegajoso.
- Al liberar la mordida (ese “latigazo” al soltar).
- Con cambios de temperatura, especialmente frío.
El dolor “intermitente” y el diente que no sabes señalar
Una señal muy característica es que al principio cuesta localizarlo. Puedes notar dolor en un lado, pero no identificar el diente exacto. Y claro, eso desconcierta. Con el tiempo, si la fisura progresa, el dolor se hace más frecuente y fácil de localizar.
¿Y por qué a veces se calma solo?
Porque la inflamación pulpar puede ser reversible en fases iniciales. Si el diente descansa (menos presión, menos masticación fuerte, menos bruxismo), los síntomas bajan. Pero ojo: que se calme no significa que se haya “curado”. La fisura sigue ahí, y suele reaparecer.
¿Puede doler solo con el frío?
Sí. En algunos casos, el síntoma principal es sensibilidad al frío que dura más de lo habitual. Si el dolor al frío es breve y se va rápido, puede ser una irritación leve. Si se queda o aumenta con el tiempo, conviene revisar cuanto antes.
¿Cuáles son las causas más comunes del diente fisurado?
El síndrome del diente fisurado no aparece por “mala suerte” sin más. Suele haber factores mecánicos detrás. Los más frecuentes:
1) Bruxismo y apretamiento
El bruxismo (rechinar o apretar) somete a los dientes a fuerzas repetitivas y, muchas veces, laterales. Eso favorece microfisuras, sobre todo en molares. Si te levantas con mandíbula cargada o notas desgaste, esto es una pista.
2) Empastes grandes o restauraciones antiguas
Los molares con empastes extensos quedan más “debilitados” estructuralmente. Con el tiempo, una cúspide puede flexionar más de la cuenta y aparecer la fisura. No es culpa del empaste en sí: es la cantidad de diente remanente y la distribución de fuerzas.
3) Morder cosas duras (sí, lo típico)
Huesos, hielo, caramelos duros, abrir envases con los dientes… a veces una sola “mordida heroica” es suficiente para iniciar el problema.
4) Cambios bruscos de temperatura
Pasar de algo muy caliente a algo muy frío puede generar tensiones en el esmalte y favorecer microfisuras, especialmente si ya hay zonas debilitadas.
5) Maloclusión y puntos de contacto altos
Si un diente recibe más carga de la que debería por la forma en que encajan las arcadas, aumenta el riesgo. A veces el paciente lo nota como “ese diente golpea antes”.
Factores que elevan el riesgo (lista rápida)
- Edad: en adultos, el esmalte puede estar más fatigado.
- Estrés: se asocia a más apretamiento.
- Tratamientos previos: endodoncias antiguas sin protección coronaria adecuada.
- Dientes con cúspides prominentes: algunas anatomías son más vulnerables.
Un detalle que se pasa por alto
Los dientes fisurados no siempre “se ven”. Con frecuencia, el factor detonante es funcional (carga) más que visual. Por eso, el diagnóstico se apoya mucho en la historia clínica y en pruebas de mordida.
Señales de alerta: ¿cómo saber si lo tuyo encaja con un diente fisurado?
No todo dolor al morder es una fisura, pero hay patrones que hacen saltar la alarma. Si te reconoces en varias de estas situaciones, conviene revisarlo:
- Dolor al morder en un punto específico, sobre todo con alimentos duros.
- Dolor al soltar la mordida (como un chispazo).
- Sensibilidad al frío que aparece “de repente”.
- Molestia intermitente: días buenos y días malos.
- Te cuesta identificar el diente exacto, pero es del mismo lado.
- Hay un empaste grande en ese molar o has tenido “arreglos” ahí.
¿En qué se diferencia de una caries?
La caries suele dar un dolor más asociado a dulce, frío o sensibilidad continua en una zona concreta, y tiende a progresar en intensidad. El diente fisurado, en cambio, destaca por el dolor mecánico al morder o liberar. Ojo: pueden coexistir. No es raro que una fisura facilite filtración y aparezca caries secundaria.
¿Y de una pulpitis?
Si la fisura ha llegado a irritar el nervio, puede provocar una pulpitis. En ese punto, el dolor puede ser más espontáneo, incluso sin masticar, y durar más tiempo con frío o calor. Aquí el diagnóstico es clave porque el tratamiento cambia.
Diagnóstico en clínica: cómo se detecta una fisura que “no se ve”
Diagnosticar un diente fisurado es casi un trabajo de detective. No se trata solo de “mirar”; se combinan pruebas para confirmar la sospecha, localizar la cúspide afectada y decidir el plan.
1) Historia clínica y localización del dolor
Se pregunta cuándo duele, con qué alimentos, si es al morder o al soltar, si hay sensibilidad al frío, y si existe bruxismo. Estas respuestas orientan muchísimo.
2) Prueba de mordida (bite test)
Se utiliza un elemento de mordida por sectores (tipo “palito” o dispositivo) para que muerdas una cúspide concreta. Si el dolor aparece al presionar o al liberar, suele ser muy revelador.
Por qué esta prueba es tan útil
Porque permite aislar la cúspide que está flexionando sobre la fisura. A veces, el paciente dice: “¡Ahí! justo ahí”. Y ya tienes una pista enorme.
3) Exploración con aumento e iluminación
La iluminación dirigida y el aumento ayudan a ver líneas de fisura en esmalte, cambios de color o zonas donde el diente “abre”. A veces se usan colorantes específicos para resaltar la fisura.
4) Pruebas térmicas y eléctricas
Sirven para evaluar la respuesta del nervio y detectar si hay inflamación pulpar. No “diagnostican” la fisura por sí solas, pero ayudan a decidir si el diente está en fase reversible o si ya hay afectación pulpar.
Radiografía: ¿sí o no?
La radiografía es importante para descartar otras causas (caries profundas, problemas periapicales, etc.), pero muchas fisuras no se ven en una radiografía convencional. Aun así, es parte del estudio porque el diagnóstico es diferencial.
Tratamientos: ¿cómo se arregla un diente fisurado?
El tratamiento depende de tres cosas: profundidad de la fisura, síntomas y estado del nervio. En fases tempranas, se puede estabilizar y evitar que vaya a más. En fases avanzadas, puede requerir endodoncia o, en el peor escenario, extracción.
1) Estabilización con restauración adhesiva
Si la fisura es limitada y el nervio responde bien, se puede realizar una restauración que “abraza” el diente y reduce la flexión. Es una forma de darle una armadura para que deje de abrir y cerrar al masticar.
Cuándo suele funcionar bien
- Dolor principalmente al morder.
- Respuesta al frío breve (no persistente).
- Fisura localizada sin signos de fractura profunda.
2) Incrustación o corona para protección cuspidaria
Cuando el diente tiene cúspides debilitadas (por empastes grandes, por desgaste o por la propia fisura), suele recomendarse una restauración indirecta (incrustación/onlay o corona) para proteger la estructura y evitar que la fisura progrese.
Ventajas de proteger el diente “a tiempo”
- Reduce la flexión del diente al masticar.
- Disminuye el riesgo de que se rompa una cúspide.
- Mejora la comodidad y estabiliza la mordida.
3) Endodoncia si el nervio está afectado
Si la fisura ha provocado inflamación pulpar irreversible o infección, puede ser necesaria una endodoncia. Después, se protege el diente con una restauración que distribuya fuerzas (a menudo una corona).
4) Extracción y reemplazo (cuando la fisura es incontrolable)
Si la fisura se extiende verticalmente hacia la raíz o el diente tiene un pronóstico muy comprometido, puede no ser viable salvarlo. En ese caso se planifica la sustitución (por ejemplo, con implante o prótesis), según cada situación clínica.
¿Se puede saber el pronóstico desde el primer día?
A veces sí, a veces no. Hay casos en los que el diagnóstico es claro; en otros, se hace un tratamiento de estabilización y se reevalúa la respuesta. Si los síntomas desaparecen, suele ser buena señal. Si persisten o empeoran, se replantea el plan.
Un enfoque sensato
En dientes fisurados, lo importante es evitar que la fisura progrese. El tratamiento no es solo “quitar el dolor”, sino estabilizar la estructura para que el problema no vuelva con más fuerza.
Prevención y hábitos: lo que puedes hacer desde hoy para no “abrir” más la fisura
Si ya hay sospecha de fisura o si eres de los que aprietan los dientes, hay hábitos que ayudan muchísimo. No son mágicos, pero sí efectivos.
Medidas prácticas (y realistas)
- Evita morder hielo y alimentos extremadamente duros (sí, aunque te guste).
- No uses los dientes como herramienta (abrir envases, cortar hilo, etc.).
- Si notas dolor, mastica del otro lado temporalmente, pero no lo eternices.
- Si aprietas por la noche, valora una férula de descarga (protege dientes e implantes).
- Cambia el “picoteo” duro (frutos secos) por texturas más blandas mientras se diagnostica.
¿La férula sirve aunque no tenga bruxismo diagnosticado?
Si hay sospecha de apretamiento nocturno o signos de desgaste, una férula bien ajustada puede reducir la carga en molares y ayudar a que el diente no siga flexionando. Eso sí: debe estar correctamente diseñada y revisada; no es un “plástico cualquiera”.
Ojo con el estrés (sí, influye)
Muchos picos de bruxismo coinciden con temporadas de estrés. Si en Leganés llevas un ritmo intenso, duermes peor o notas tensión mandibular, no es raro que el apretamiento aumente. Controlarlo ayuda a tus dientes más de lo que imaginas.
En Leganés: por qué el diagnóstico temprano evita tratamientos más complejos
El síndrome del diente fisurado tiene un patrón claro: cuanto antes se estabiliza, mejor pronóstico. Si se deja pasar, la fisura puede avanzar, romper una cúspide o inflamar el nervio. Y ahí el tratamiento se vuelve más largo, más costoso y más delicado.
En una clínica dental en Leganés, una evaluación completa suele incluir pruebas de mordida, exploración con aumento, test térmicos y control de la oclusión. La combinación de datos (no una sola prueba) es lo que permite acertar y elegir el tratamiento que realmente necesita el diente.
Si te pasa eso de “me duele al morder pero luego se me va”, no lo normalices. Ese tipo de dolor no suele arreglarse solo: o se estabiliza, o se complica. Y entre una cosa y otra hay un mundo.